Resistensi insulin ternyata bukan cuma soal makan gula berlebih, tapi soal bakteri usus yang mengatur sensitivitas hormon ini dari dalam.
Jawaban singkat: Resistensi insulin terjadi saat sel-sel tubuh tidak lagi merespons insulin dengan baik, dan bakteri usus berperan besar dalam proses ini. Riset di PubMed Central (2025) menemukan orang dengan kondisi ini memiliki populasi Akkermansia dan Faecalibacterium yang rendah, dua bakteri penghasil SCFA yang melindungi sensitivitas insulin. Memperbaiki bakteri usus bisa menjadi langkah awal mengatasi resistensi insulin sebelum berkembang lebih parah.
Banyak orang merasa sudah makan “sehat” tapi gula darah tetap naik perlahan. Ini karena gangguan sensitivitas hormon bekerja di level yang lebih dalam dari sekadar pilihan makanan. Bayangkan insulin sebagai kunci rumah: kalau gembok (reseptor sel) berkarat karena inflamasi dari bakteri usus yang buruk, kunci sebagus apapun tidak bisa membuka pintu. Gula menumpuk di luar (darah) sementara sel-sel di dalam kelaparan. Memahami peran bakteri usus membuka pendekatan baru melawan kondisi metabolik ini.
5 Fakta Penting Resistensi Insulin dari Bakteri Usus

- Bakteri usus langsung memengaruhi sinyal insulin: SCFA dari fermentasi serat oleh bakteri usus meningkatkan ekspresi reseptor insulin di sel otot dan lemak.
- LPS dari usus bocor memicu resistensi insulin sistemik: endotoksin bakteri yang masuk ke darah menghambat jalur sinyal insulin secara langsung pada level sel.
- Akkermansia muciniphila sangat rendah pada penderita diabetes tipe 2: bakteri pengatur permeabilitas usus ini adalah kunci sensitivitas insulin yang optimal.
- Diet tinggi gula membunuh bakteri penghasil SCFA lebih cepat dari faktor lain: menciptakan siklus resistensi insulin yang semakin parah dari dalam usus.
- Serat prebiotik 15 gram per hari selama 12 minggu: memperbaiki komposisi bakteri usus dan meningkatkan sensitivitas insulin secara signifikan pada pre-diabetes.
Apa Itu Resistensi Insulin dan Kenapa Berbahaya?
Resistensi insulin adalah kondisi di mana sel otot, lemak, dan hati tidak merespons hormon insulin dengan baik, sehingga pankreas harus memproduksi lebih banyak untuk mempertahankan gula darah normal. Kalau dibiarkan, kondisi ini berkembang menjadi diabetes tipe 2.
Insulin, artinya hormon yang diproduksi pankreas untuk membantu sel menyerap glukosa dari aliran darah. Saat sel-sel “menolak” sinyal insulin, pankreas bekerja lebih keras. Lama-kelamaan, pankreas kelelahan dan tidak bisa memproduksi cukup insulin lagi. Saat itulah gula darah naik tak terkendali dan diabetes tipe 2 didiagnosis.
Studi di PubMed (2024) memperkirakan 1 dari 3 orang dewasa Indonesia sudah mengalami gangguan sensitivitas insulin tanpa menyadarinya. Gejalanya sering samar: mudah lapar meskipun baru makan, sulit menurunkan berat badan terutama di area perut, area kulit menghitam (acanthosis nigricans) di lipatan leher atau ketiak, dan kelelahan setelah makan karbohidrat. Deteksi dini sangat penting untuk mencegah perkembangan ke arah yang lebih serius. Tes gula darah puasa dan HbA1c adalah cara paling mudah dan terjangkau untuk mendeteksi resistensi insulin sejak tahap awal.
Peran inflamasi dalam mengganggu sinyal hormon
Inflamasi kronis tingkat rendah adalah pemicu utama resistensi insulin. Bakteri usus yang tidak seimbang menghasilkan LPS (lipopolisakarida), artinya komponen dinding sel bakteri gram-negatif yang memicu peradangan saat masuk ke aliran darah lewat usus yang bocor. LPS mengaktifkan jalur inflamasi yang mengganggu sinyal insulin di sel otot dan hati. Studi di PubMed Central (2025) menunjukkan kadar LPS darah pada penderita 2-3 kali lebih tinggi dibanding orang dengan sensitivitas normal.
Bagaimana Bakteri Usus Mengatur Sensitivitas Terhadap Insulin?
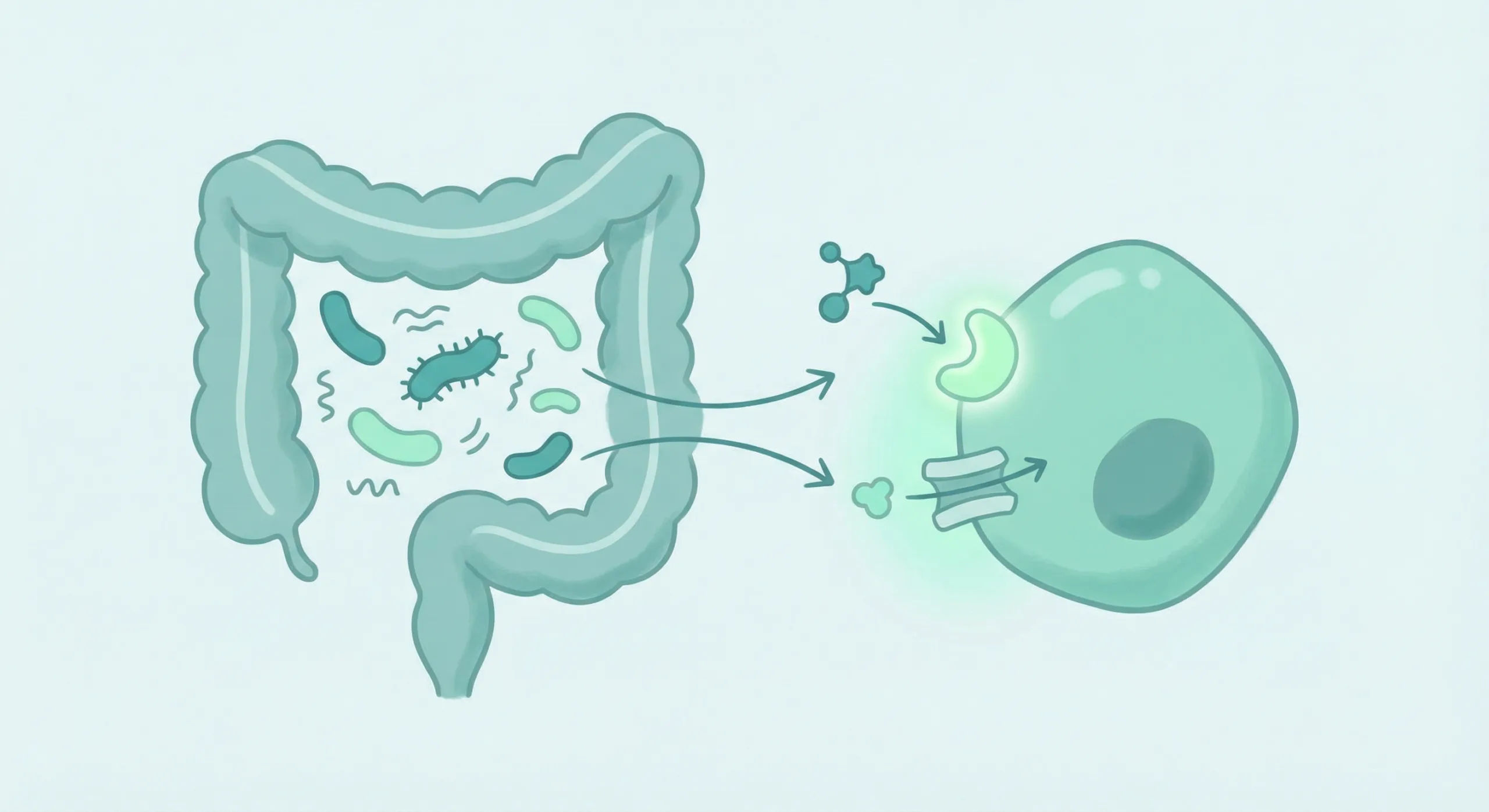
Bakteri usus mengatur sensitivitas insulin lewat produksi SCFA, pengendalian inflamasi, dan modulasi metabolisme empedu. Gangguan pada salah satu jalur ini memicu atau memperburuk kondisi metabolik.
- SCFA dan reseptor insulin: butirat dan propionat meningkatkan ekspresi reseptor insulin di sel otot dan hati. Akkermansia muciniphila memperkuat lapisan mukosa usus, mencegah kebocoran LPS ke darah.
- Faecalibacterium prausnitzii: bakteri anti-inflamasi utama yang memproduksi butirat dalam jumlah besar. Populasinya konsisten rendah pada penderita gangguan sensitivitas insulin dan diabetes tipe 2.
- Metabolisme asam empedu: bakteri usus mengubah asam empedu primer menjadi sekunder yang mengaktifkan reseptor FXR dan TGR5. Kedua reseptor ini meningkatkan sensitivitas sel terhadap insulin.
- Pengendalian endotoksemia: bakteri baik menjaga integritas lapisan usus, mencegah kebocoran LPS yang menjadi pemicu utama peradangan sistemik.
Riset di PubMed (2024) memberikan prebiotik (serat yang memberi makan bakteri baik) kepada 300 penderita prediabetes selama 12 minggu. Hasilnya: populasi Akkermansia naik 3 kali lipat, kadar LPS turun 45%, dan sensitivitas insulin membaik signifikan tanpa perubahan obat. Ini membuktikan peran langsung bakteri usus yang bisa dimodifikasi.
Makanan Apa yang Membantu dan Memperburuk Resistensi Insulin?
Makanan kaya serat dan polifenol mendukung bakteri penghasil SCFA, sementara gula dan karbohidrat olahan memperburuk kondisi lewat peningkatan inflamasi dan lonjakan gula darah.
| Hindari atau kurangi | Bantu atasi resistensi insulin |
|---|---|
| Minuman manis dan jus kemasan | Air putih, teh hijau tanpa gula |
| Nasi putih porsi besar tanpa serat | Nasi porsi kecil dengan sayur dan protein |
| Roti putih dan makanan ultra-proses | Oat, kacang merah, ubi jalar, lentil |
| Gorengan dan lemak trans | Alpukat, kacang almond, minyak zaitun |
| Camilan manis di antara makan | Tempe, yogurt, kimchi (fermentasi) |
Serat prebiotik untuk Akkermansia dan bakteri pelindung
Bakteri Akkermansia berkembang baik dengan serat prebiotik dan polifenol. Sumber prebiotik yang mudah didapat di Indonesia: bawang putih, bawang merah, pisang agak mentah (kaya pati resisten), dan asparagus. Polifenol dari teh hijau, cranberry, dan anggur merah juga terbukti meningkatkan populasi bakteri pelindung ini. Target konsumsi serat minimal 25-30 gram per hari dari sumber yang beragam. Tambahkan makanan fermentasi setiap hari untuk menyediakan bakteri baik yang langsung mendukung perlawanan terhadap gangguan metabolik.
Olahraga dan sensitivitas hormon
Olahraga meningkatkan sensitivitas terhadap insulin secara langsung: sel otot menyerap gula tanpa perlu insulin saat berkontraksi. Efek ini bertahan 24-48 jam setelah berolahraga. Riset di PubMed Central (2025) menemukan 30 menit jalan cepat setelah makan menurunkan lonjakan gula darah hingga 35% dibanding duduk setelah makan. Olahraga juga meningkatkan keragaman bakteri usus dalam 4 minggu, mendukung metabolisme gula yang lebih baik secara berkelanjutan. Kombinasi olahraga dan perbaikan bakteri usus memberikan efek sinergis.
Kapan Perlu Suplemen atau Bantuan Ahli?
Kalau gula darah puasa sudah di atas 100 mg/dL, HbA1c di atas 5,7%, atau lingkar pinggang di atas 90 cm (pria) / 80 cm (wanita), gangguan sensitivitas insulin kemungkinan sudah terjadi dan butuh penanganan serius.
MetaBloom mengandung serat prebiotik dan polifenol yang mendukung pertumbuhan Akkermansia dan bakteri penghasil SCFA, membantu memperbaiki sensitivitas insulin dari usus secara alami. RiceLim menurunkan indeks glikemik nasi, makanan pokok Indonesia, supaya lonjakan gula darah setelah makan berkurang tanpa harus mengubah menu makan secara drastis.
Konsultasi dokter endokrinolog penting jika: gula darah puasa konsisten di atas 126 mg/dL, sering haus dan buang air kecil berlebihan, penglihatan kabur, luka sulit sembuh, atau ada riwayat keluarga diabetes. Resistensi insulin yang tidak ditangani berkembang menjadi diabetes tipe 2 dalam 5-10 tahun, tapi intervensi dini bisa mencegah progresivitas ini secara signifikan.
Apakah Resistensi Insulin Bisa Dibalik Sepenuhnya?
Ya, pada tahap prediabetes gangguan sensitivitas insulin masih bisa dibalik. Kombinasi perbaikan pola makan, olahraga, dan perbaikan bakteri usus terbukti mengembalikan fungsi metabolik yang terganggu.
Studi di PubMed Central (2025) mengikuti 5.000 orang prediabetes selama 3 tahun dan menemukan kelompok yang mengombinasikan perubahan gaya hidup dengan suplementasi prebiotik memiliki tingkat konversi ke diabetes 60% lebih rendah dibanding kelompok kontrol. Perubahan gaya hidup saja sudah menurunkan risiko 40%, tapi penambahan prebiotik memberikan efek tambahan yang signifikan.
Kuncinya: mulai sejak dini. Semakin lama resistensi insulin dibiarkan, semakin sulit dibalik karena kerusakan pada sel beta pankreas bersifat kumulatif. Tapi dengan pendekatan dari bakteri usus yang dikombinasikan olahraga dan pola makan sehat, peluang pemulihan jauh lebih besar dari yang banyak orang kira.
Langkah praktis yang bisa dimulai hari ini: makan sayur dan protein sebelum nasi di setiap makan (urutan makan memengaruhi lonjakan gula darah), jalan kaki 15-30 menit setelah makan besar, dan tambahkan makanan fermentasi satu porsi per hari. Perubahan kecil ini secara kumulatif memberikan dampak besar pada sensitivitas insulin dalam beberapa minggu tanpa memerlukan obat atau program diet ekstrem.
Terakhir diperbarui: Maret 2026.
Ringkasnya:
- Resistensi insulin dipicu inflamasi dari bakteri usus yang tidak seimbang, bukan hanya dari konsumsi gula berlebih.
- Bakteri Akkermansia dan Faecalibacterium memproduksi SCFA yang melindungi sensitivitas insulin dan mengendalikan kebocoran LPS ke darah.
- Perbanyak serat prebiotik, polifenol, dan makanan fermentasi. Kurangi gula dan karbohidrat olahan untuk mendukung pemulihan metabolik.
- Olahraga 30 menit setelah makan menurunkan lonjakan gula 35%. Intervensi dini pada prediabetes menurunkan risiko diabetes hingga 60%.
Baca Juga:
- Obesitas dan Bakteri Usus
- Peran Serat bagi Kesehatan Usus dan Penyerapan Nutrisi
- Ingin Usus Lebih Sehat? Inilah Rahasianya: SCFA!
Pertanyaan yang Sering Diajukan
Apa bedanya resistensi insulin dan diabetes tipe 2?
Resistensi insulin adalah tahap awal di mana sel kurang responsif terhadap hormon tapi pankreas masih bisa mengompensasi dengan memproduksi lebih banyak. Diabetes tipe 2 terjadi saat pankreas sudah kelelahan dan tidak bisa memenuhi kebutuhan. Tahap awal bisa dibalik, sementara diabetes lebih sulit dikendalikan dan sering butuh obat seumur hidup.
Apakah orang kurus bisa mengalami resistensi insulin?
Ya. Gangguan metabolik ini tidak eksklusif untuk orang dengan berat badan berlebih. Studi di PubMed (2024) menemukan 15-20% orang dengan berat badan normal mengalami kondisi ini, sering dikaitkan dengan lemak visceral (lemak di sekitar organ dalam) dan dysbiosis usus meskipun penampilan luar terlihat kurus.
Apakah tidur memengaruhi sensitivitas terhadap insulin?
Sangat. Tidur kurang dari 6 jam per malam meningkatkan resistensi insulin keesokan harinya hingga 40%. Kurang tidur juga mengubah komposisi bakteri usus dan meningkatkan hormon lapar (ghrelin), membuat seseorang cenderung makan lebih banyak karbohidrat olahan yang memperburuk lingkaran setan metabolik.
Berapa lama sensitivitas insulin bisa membaik dengan perubahan gaya hidup?
Perbaikan mulai terlihat dalam 2-4 minggu setelah perubahan pola makan dan olahraga teratur. Perbaikan bakteri usus membutuhkan waktu 4-8 minggu untuk stabil. Kombinasi keduanya memberikan hasil terbaik dalam 3-6 bulan untuk mengembalikan sensitivitas metabolik secara bermakna dan terukur lewat tes laboratorium.




